【健康】或发病隐匿、或急而凶险……普陀专家解读系统性红斑狼疮
近日,系统性红斑狼疮冲上热搜,引发人人们的关注。

(图片来源于网络)
市民周女士(化名)因双手指关节僵硬疼痛,在外院伤骨科久治不愈,辗转来到普陀区中心医院风湿免疫科就诊。接诊的医院风湿免疫科主任刘育军发现患者不仅有关节疼的症状,还有白细胞减少的情况,通过自身抗体检查后发现,其多种与狼疮相关的自身抗体呈阳性,确诊为“系统性红斑狼疮”。
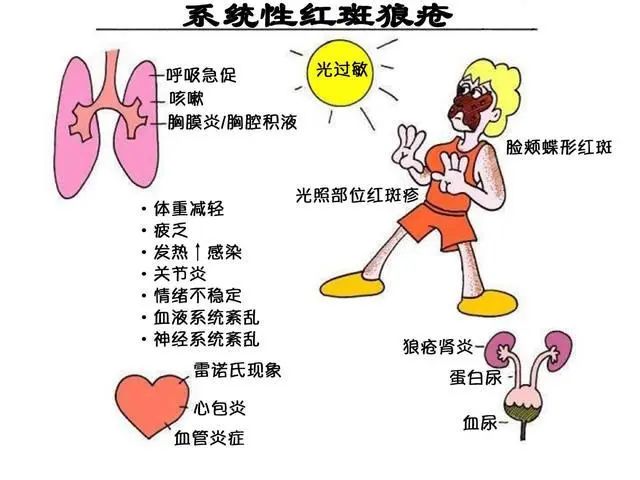
系统性红斑狼疮(SLE)是风湿免疫性疾病中相对常见的一种,刘育军介绍,“狼疮”二字听起来骇人,其实是因早期该疾病导致的皮肤破损没有得到有效治疗与控制,发展至后期则常伴有萎缩、瘢痕、色素改变等,使面部变形,甚至严重毁容,看上去就像被狼咬过一样,故名“狼疮”。
而“红斑”,则是因发病的特征性皮肤损伤表现为面部出现红斑。常见的红斑分为两种,一种是蝶形红斑,一种是盘状红斑。蝶形红斑是系统性红斑狼疮中特异性较高的一种皮肤损伤,表现为颧骨两边发红,通过鼻梁相连,颜色为淡红色或鲜红色,因形如一只蝴蝶而得名。盘状红斑顾名思义,常呈不规则圆形,表面黏附角化鳞屑和毛囊角栓,主要发生于躯干和四肢。
(图片来源于网络)
以“系统性”命名,是因为它是一种以多器官、多系统损害,体内产生多种自身抗体为特征的自身免疫性疾病,一旦发病会累及到心脏、肝脏、肾脏、神经系统以及皮肤、肌肉等等,这也造成了系统性红斑狼疮的临床表现复杂多样,如发热、皮疹、黏膜溃疡、关节炎、肾炎、心包炎、瓣膜病变、中枢神经系统、呼吸系统等多种多样的症状。
“系统性红斑狼疮在我国的发病率为(2.5-9.9)/10万,好发于15岁-40岁的人群,且偏爱女性,男女发病率约为1:9。”刘育军表示,以往由于医疗技术相对落后,对风湿免疫科疾病的认识和治疗尚不完善,曾将多种风湿病称之为“不死的癌症”,其中也包括系统性红斑狼疮。随着医疗技术的发展、药物的更新迭代,目前系统性红斑狼疮在诊断与治疗上都有了更多的方法与手段。近年来,普陀区中心医院风湿免疫科有不少成功救治的案例,积累了丰富的治疗经验。
“我们遇到一个病例,年纪很轻,临床表现为泡沫尿、颜面部浮肿,血检及肾穿刺后明确诊断为‘系统性红斑狼疮、狼疮性肾炎Ⅲ型’,经过激素及环磷酰胺治疗后好转,恢复了正常学习生活。”刘育军说,系统性红斑狼疮在病程中会有复发,主要是由于某种因素(比如感染、劳累等)诱发了免疫系统的紊乱。治疗后的第四年,患者出现了“恶心呕吐、持续性腹痛”,诊断为“系统性红斑狼疮、狼疮肠系膜血管炎”。经过大剂量激素冲击、静注丙种球蛋白、环磷酰胺以及生物制剂治疗后,患者再次转危为安。目前,患者病情稳定,少量口服药物、生物制剂治疗,并坚持长期随访观察。
不过,临床中发现有部分患者由于疾病早期症状复杂而隐匿,导致延误治疗。因此,刘育军提醒,在出现不明原因发热、面部对称性红斑、关节炎、反复口腔溃疡、脱发、小便泡沫增多、血细胞下降等情况时,特别是有狼疮家族史及育龄期女性,一定要引起重视,及时去医院做进一步检查。
当前,系统性红斑狼疮的治疗以长期达标(临床缓解或低疾病活动)为目标,若确诊狼疮也无须特别惊慌,目前无论是传统抗风湿药、免疫抑制剂以及在生物制剂的种类上,都有了更多的药物可供选择。但是在长期的随访管理方面,则需要医患更多地沟通与配合。
系统性红斑狼疮的发病与遗传因素、雌激素水平的升高、病毒感染、过度紫外线照射、药物及饮食相关。如在直系亲属当中有人患有狼疮,则存在一定的家族聚集倾向,而育龄期女性激素波动、甚至妊娠期间激素水平的升高,也有一定可能会诱发狼疮的发作。

如何预防狼疮的发作呢?
针对以上狼疮发病的诱因,有以下几点预防措施:
1.防晒:大部分人在阳光足够强烈、时间超过15分钟以上的情况下,面部皮肤会被晒红,这是“日晒伤”;但还有少部分人只要晒一点点太阳脸上就出现红斑、皮疹,甚至红肿成“红苹果”,这可就要当心了,因为您可能对日光过敏。日光过敏可能会导致狼疮的发生或加重。对于确诊的狼疮患者,不论是否存在皮疹,都要做好防晒,日常穿长袖、长裤,戴帽子和口罩,外用防晒霜等。
2.健康饮食,健康作息:病毒感染也是红斑狼疮发作诱因之一,所以保持健康的饮食及作息,拒绝烟酒,增强抵抗力,远离可能会让自己过敏的食物,提高自身对细菌、病毒等各类病原体感染防御力。
3.坚持运动:对于现代人来说,久坐成为常态,而运动有助于提高抵抗力,且能缓解疼痛、改善关节功能,并可改善睡眠等。
4.调整心态:做好心理调节,减少生活中的压力,工作和生活上注意劳逸结合,保持良好的心态,尽可能使体内激素分泌处于平衡状态。
5.避免滥用避孕药物:红斑狼疮好发于育龄期女性,且与激素水平的紊乱相关,尽可能避免滥用避孕药物能减少发作的几率。